| Etomidato | |
|---|---|
 | |
 | |
| Caratteristiche generali | |
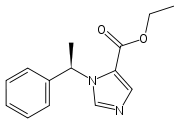
| Formula bruta o molecolare | C14H16N2O2 |
| Massa molecolare (u) | 244.289 g/mol |
| Numero CAS | |
| Numero EINECS | 251-385-9 |
| Codice ATC | N01 |
| PubChem | 36339 |
| DrugBank | DB00292 |
| SMILES | CCOC(=O)C1=CN=CN1C(C)C2=CC=CC=C2 |
| Dati farmacocinetici | |
| Biodisponibilità | 75% |
| Emivita | 75 min |
| Escrezione | renale (85%) |
| Indicazioni di sicurezza | |
| Simboli di rischio chimico | |
 
| |
| attenzione | |
| Frasi H | 302 - 400 |
| Consigli P | 273 [1] |
L'etomidato è un agente ipnotico intravenoso utilizzato in anestesia, con formula di struttura completamente diversa da quella di tutti gli altri anestetici: si tratta infatti di un imidazol-carbossilato che a pH fisiologico subisce un riarrangiamento intramolecolare tale da aumentarne la lipofilia.
La caratteristica principale che ne fa il farmaco di prima scelta nell'induzione anestesiologica dei pazienti con patologie cardiopolmonari è la sua scarsa depressione a carico dei sistemi respiratorio e cardiaco. Altra caratteristica importante è la scarsa tendenza al rilascio di istamina, cosa che rende l'etomidato un farmaco ideale nell'induzione di pazienti con iperreattività delle vie aeree.
Usi medici
Sedazione e anestesia
In situazioni di emergenza, l'etomidato era uno degli agenti ipnotici sedativi più frequentemente utilizzati, mentre oggi è stato soppiantato dal propofol. È usato per la sedazione cosciente[2][3] e per indurre l'anestesia.[4][5] È usato come agente anestetico perché ha una rapida insorgenza d'azione e un basso profilo di rischio cardiovascolare, quindi è meno probabile che provochi un calo significativo della pressione sanguigna rispetto ad altri farmaci. Inoltre l'etomidato viene utilizzato per il suo facile dosaggio, causa poca depressione respiratoria, non libera istamina e protegge dall'ischemia miocardica e cerebrale.[5] Quindi l'etomidato è un buon anestetico per le persone emodinamicamente instabili.[4] L'etomidato può essere usato in pazienti con trauma cranico perché è uno dei pochi anestetici in grado di ridurre la pressione intracranica e mantenere una normale pressione arteriosa.[6][7][8][9]
In caso di sepsi, una dose del farmaco non sembra influenzare il rischio di morte.[10]
Test vocale e di memoria
Un altro uso dell'etomidato è determinare la lateralizzazione del linguaggio prima di eseguire le lobectomie per rimuovere i centri epilettogeni nel cervello.[11][12]
Inibitore della steroidogenesi
Oltre all'uso come anestetico, l'etomidato inibisce direttamente la biosintesi enzimatica di ormoni steroidei.[13][14] Essendo l'unico inibitore della steroidogenesi surrenalica disponibile per la somministrazione endovenosa o parenterale, è utile nelle situazioni in cui è necessario un'azione rapida sull'ipercortisolismo o nei casi in cui non è possibile la somministrazione orale.[13][14][15]
Esecuzioni
Lo stato americano della Florida ha usato questa droga durante una condanna a morte eseguita su Mark James Asay, 53 anni, il 24 agosto 2017. È diventato la prima persona negli Stati Uniti a essere giustiziata con l'etomidato, che ha sostituito il midazolam come sedativo nel cocktail letale. Questo perché le compagnie farmaceutiche hanno reso più difficile l'acquisto del midazolam per le esecuzioni. L'etomidato è seguito da rocuronio, un agente paralizzante e infine acetato di potassio al posto dell'iniezione di cloruro di potassio comunemente usata per fermare il cuore.[16]
Effetti avversi
L'etomidato sopprime la sintesi di corticosteroidi nella corteccia surrenale inibendo in modo reversibile l'11β-idrossilasi, un enzima importante per la produzione di steroidi surrenali.[17][18] L'uso di un'infusione di etomidato continua in terapia intensiva per la sedazione di pazienti con traumi gravi è associato all'aumento della mortalità dovuta alla soppressione surrenalica. La somministrazione endovenosa continua di etomidato porta a disfunzione adrenocorticale. La mortalità nei pazienti esposti a un'infusione continua di etomidato è principalmente dovuta a malattie infettive come la polmonite.[19]
Farmacologia
Farmacodinamica
L'enantiomero ( R ) è dieci volte più potente dell'enantiomero ( S ). A basse concentrazioni ( R )-etomidato è un modulatore dei recettori GABAA.[20][21] A concentrazioni più elevate si comporta come un agonista allosterico. Il suo sito di legame si trova nella sezione transmembrana del recettore, tra le subunità alfa e beta. Le subunità β3 dei recettori GABAA sono causa delle proprietà anestetiche dell'etomidato, mentre le subunità β2 sono coinvolti nelle altre azioni suscitate da questo farmaco.[22]
Farmacocinetica
A dosi terapeutiche, l'anestesia viene indotta per la durata di 5-10 minuti circa. L'emivita del farmaco è di circa 75 minuti, poiché l'etomidato viene ridistribuito dal plasma ad altri tessuti.
- Inizio dell'azione: 30–60 secondi
- Picco: 1 minuto
- Durata: 3–5 minuti;
- Distribuzione: Vd : 2-4,5 L / kg
- Legame proteico: 76%
- Metabolismo: esterasi epatiche e plasmatiche
- Emivita: 2,7 minuti
- Ridistribuzione: 29 minuti
- Eliminazione: da 2,9 a 5,3 ore[23]
Metabolismo
L'etomidato è legato alle proteine nel plasma sanguigno in elevate percentuali ed è metabolizzato dalle esterasi epatiche e plasmatiche in prodotti inattivi.
Formulazione
L'etomidato viene somministrato in soluzione iniettabile trasparente incolore contenente 2 mg / ml di etomidato in una soluzione acquosa al 35% di glicole propilenico, oppure in emulsione lipidica (di forza equivalente). In origine l'etomidato era formulato come miscela racemica, ma la forma R è più attiva del suo enantiomero, quindi venne riformulato come singolo enantiomero.[24]
Note
- ↑ Sigma Aldrich; rev. del 03/09/2012.
- ↑ James R. Miner, Mark Danahy e Abby Moch, Randomized clinical trial of etomidate versus propofol for procedural sedation in the emergency department, in Annals of Emergency Medicine, vol. 49, n. 1, 2007-01, pp. 15-22, DOI:10.1016/j.annemergmed.2006.06.042. URL consultato il 26 luglio 2020.
- ↑ Lydia Di Liddo, Antonio D'Angelo e Bao Nguyen, Etomidate versus midazolam for procedural sedation in pediatric outpatients: a randomized controlled trial, in Annals of Emergency Medicine, vol. 48, n. 4, 2006-10, pp. 433–440, 440.e1, DOI:10.1016/j.annemergmed.2006.03.004. URL consultato il 26 luglio 2020.
- 1 2 Marco L. A. Sivilotti, Michael R. Filbin e Heather E. Murray, Does the sedative agent facilitate emergency rapid sequence intubation?, in Academic Emergency Medicine: Official Journal of the Society for Academic Emergency Medicine, vol. 10, n. 6, 2003-06, pp. 612-620, DOI:10.1111/j.1553-2712.2003.tb00044.x. URL consultato il 26 luglio 2020.
- 1 2 Corinne M. Hohl, Carolyn H. Kelly-Smith e Titus C. Yeung, The effect of a bolus dose of etomidate on cortisol levels, mortality, and health services utilization: a systematic review, in Annals of Emergency Medicine, vol. 56, n. 2, 2010-08, pp. 105–113.e5, DOI:10.1016/j.annemergmed.2010.01.030. URL consultato il 26 luglio 2020.
- ↑ P. S. Wadbrook, Advances in airway pharmacology. Emerging trends and evolving controversy, in Emergency Medicine Clinics of North America, vol. 18, n. 4, 2000-11, pp. 767-788, DOI:10.1016/s0733-8627(05)70158-9. URL consultato il 26 luglio 2020.
- ↑ Janice K. Yeung e Peter J. Zed, A review of etomidate for rapid sequence intubation in the emergency department, in CJEM, vol. 4, n. 3, 2002-05, pp. 194-198, DOI:10.1017/s1481803500006370. URL consultato il 26 luglio 2020.
- ↑ Brown, Calvin A., III,, Sakles, John C., e Mick, Nathan W.,, The Walls manual of emergency airway management, Fifth edition, ISBN 978-1-4963-5198-2, OCLC 989081881. URL consultato il 26 luglio 2020.
- ↑ Marx, John A.,, Hockberger, Robert S., e Walls, Ron M.,, Rosen's emergency medicine : concepts and clinical practice, Eighth edition, ISBN 978-1-4557-4987-4, OCLC 853286850. URL consultato il 26 luglio 2020.
- ↑ Wan-Jie Gu, Fei Wang e Lu Tang, Single-dose etomidate does not increase mortality in patients with sepsis: a systematic review and meta-analysis of randomized controlled trials and observational studies, in Chest, vol. 147, n. 2, 2015-02, pp. 335-346, DOI:10.1378/chest.14-1012. URL consultato il 26 luglio 2020.
- ↑ M. Jones-Gotman, V. Sziklas e J. Djordjevic, Intracarotid amobarbital procedure and etomidate speech and memory test, in The Canadian Journal of Neurological Sciences. Le Journal Canadien Des Sciences Neurologiques, 36 Suppl 2, 2009-08, pp. S51–54. URL consultato il 26 luglio 2020.
- ↑ M. Jones-Gotman, V. Sziklas e J. Djordjevic, Etomidate speech and memory test (eSAM): a new drug and improved intracarotid procedure, in Neurology, vol. 65, n. 11, 13 dicembre 2005, pp. 1723-1729, DOI:10.1212/01.wnl.0000187975.78433.cb. URL consultato il 26 luglio 2020.
- 1 2 Jameson, J. Larry,, DeGroot, Leslie J., e De Kretser, D. M. (David M.),, Endocrinology : adult & pediatric, 7th edition, ISBN 978-0-323-18907-1, OCLC 905229554. URL consultato il 26 luglio 2020.
- 1 2 Davies, Terry F. (Terry Francis), 1947-, A case-based guide to clinical endocrinology, Second edition, ISBN 978-1-4939-2059-4, OCLC 926721917. URL consultato il 26 luglio 2020.
- ↑ Megan McGrath, Celena Ma e Douglas E. Raines, Dimethoxy-etomidate: A Nonhypnotic Etomidate Analog that Potently Inhibits Steroidogenesis, in The Journal of Pharmacology and Experimental Therapeutics, vol. 364, n. 2, 02 2018, pp. 229-237, DOI:10.1124/jpet.117.245332. URL consultato il 26 luglio 2020.
- ↑ Jason Dearon, Associated Press, Florida executes convicted killer Mark Asay using new drug, su sun-sentinel.com. URL consultato il 26 luglio 2020.
- ↑ R. L. Wagner, P. F. White e P. B. Kan, Inhibition of adrenal steroidogenesis by the anesthetic etomidate, in The New England Journal of Medicine, vol. 310, n. 22, 31 maggio 1984, pp. 1415-1421, DOI:10.1056/NEJM198405313102202. URL consultato il 26 luglio 2020.
- ↑ Patrick Archambault, Clermont E. Dionne e Gilles Lortie, Adrenal inhibition following a single dose of etomidate in intubated traumatic brain injury victims, in CJEM, vol. 14, n. 5, 2012-09, pp. 270-282, DOI:10.2310/8000.2012.110560. URL consultato il 26 luglio 2020.
- ↑ I. M. Ledingham e I. Watt, Influence of sedation on mortality in critically ill multiple trauma patients, in Lancet (London, England), vol. 1, n. 8336, 4 giugno 1983, p. 1270, DOI:10.1016/s0140-6736(83)92712-5. URL consultato il 26 luglio 2020.
- ↑ C. Vanlersberghe e F. Camu, Etomidate and other non-barbiturates, in Handbook of Experimental Pharmacology, n. 182, 2008, pp. 267-282, DOI:10.1007/978-3-540-74806-9_13. URL consultato il 26 luglio 2020.
- ↑ Berthold Drexler, Rachel Jurd e Uwe Rudolph, Distinct actions of etomidate and propofol at beta3-containing gamma-aminobutyric acid type A receptors, in Neuropharmacology, vol. 57, n. 4, 2009-09, pp. 446-455, DOI:10.1016/j.neuropharm.2009.06.014. URL consultato il 26 luglio 2020.
- ↑ David C. Chiara, Zuzana Dostalova e Selwyn S. Jayakar, Mapping general anesthetic binding site(s) in human α1β3 γ-aminobutyric acid type A receptors with [³H]TDBzl-etomidate, a photoreactive etomidate analogue, in Biochemistry, vol. 51, n. 4, 31 gennaio 2012, pp. 836-847, DOI:10.1021/bi201772m. URL consultato il 26 luglio 2020.
- ↑ J. M. Bergen e D. C. Smith, A review of etomidate for rapid sequence intubation in the emergency department, in The Journal of Emergency Medicine, vol. 15, n. 2, 1997-03, pp. 221-230, DOI:10.1016/s0736-4679(96)00350-2. URL consultato il 26 luglio 2020.
- ↑ Evers, Alex S., Maze, M. (Mervyn) e Kharasch, Evan D., Anesthetic pharmacology, 2nd ed, Cambridge University Press, 2011, ISBN 978-0-521-89666-5, OCLC 648079721. URL consultato il 26 luglio 2020.
Bibliografia
- (EN) Paul G. Barash et al., Handbook of Clinical Anesthesia, Lippincott-Raven Publishers, Philadelphia, 1997.
Altri progetti
 Wikimedia Commons contiene immagini o altri file su etomidate
Wikimedia Commons contiene immagini o altri file su etomidate