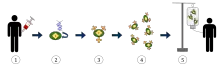
Il risultato finale porta alla produzione di cellule T attrezzate per riconoscere e combattere le cellule tumorali nel soggetto.
1. I linfociti T (rappresentati da oggetti etichettati come "t") vengono rimossi dal sangue del paziente.
2. Quindi, in un laboratorio, il gene che codifica per i recettori dell'antigene specifico viene incorporato nelle cellule T.
3. Producendo così i recettori CAR (etichettati come c) sulla superficie delle cellule.
4. I linfociti T appena modificati vengono quindi ulteriormente raccolti e coltivati in laboratorio.
5. Dopo un certo periodo di tempo, i linfociti T ingegnerizzati vengono reinfusi nel paziente.
Le cellule T del recettore chimerico dell'antigene (note anche come cellule T CAR) sono cellule T geneticamente modificate per produrre un recettore delle cellule T artificiale utilizzati attualmente in ematologia per la terapia di alcuni tumori del sangue.[1]
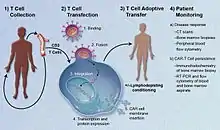
I recettori chimerici dell'antigene (CAR, noti anche come immunorecettori chimerici o recettori chimerici delle cellule T o recettori delle cellule T artificiali) sono proteine recettoriali che sono state progettate per dare ai linfociti T la nuova capacità di individuare una specifica proteina. I recettori sono chimerici perché combinano sia le funzioni di legame dell'antigene sia quelle di attivazione dei linfociti T in un unico recettore.
La Terapia genica con le CAR-T utilizza cellule T ingegnerizzate con CAR per la terapia di alcuni tumori. La premessa dell'immunoterapia è che le CAR-T modifichino le cellule T per riconoscere le cellule tumorali al fine di individuarle e distruggerle in modo più efficace. I medici prelevano del sangue dal paziente, da cui poi, in laboratorio, vengono estratte le cellule T del paziente stesso, le alterano grazie all’uso di un vettore, tipicamente un lentivirus modificato [2]quindi infondono le cellule CAR-T nei pazienti affetti da tumore.[3] Le cellule CAR-T possono essere derivate da cellule T nel sangue di un paziente (autologhe) o, ancora in sperimentazione, quelle derivate dalle cellule T di un altro donatore sano (allogeniche). Una volta isolate, queste cellule T sono geneticamente modificate per esprimere una specifica CAR, che le programma ad indirizzare un antigene presente sulla superficie dei tumori. Le cellule CAR-T sono progettate per essere specifiche per antigeni espressi principalmente dalle cellule tumorali, ed espressi meno frequentemente dalle cellule sane.[4].[5] Quando entrano in contatto con il loro antigene mirato su una cellula, le cellule CAR-T si legano all’antigene specifico di cui sono dotate, permettendo alla cellula T di eliminare la cellula stessa .[6]
Le cellule CAR-T distruggono le cellule attraverso diversi meccanismi, tra cui un'estesa proliferazione cellulare stimolata, aumentando il grado di tossicità per altre cellule viventi (citotossicità) e causando l'aumento della secrezione di fattori che possono influenzare altre cellule come le citochine, interleuchine e fattori di crescita.[7] Tra le reazioni avverse alla terapia CAR-T, è proprio la cosiddetta tempesta di citochine ad essere quella più preoccupante, legata appunto all’attivazione delle citochine, in alcuni casi esagerata da fattori quali il volume tumorale e lo stato fisiopatologico specifico del paziente. La reazione avviene tipicamente nei primi giorni, ed è spesso trattata con corticosteroidi e l’inibitore di IL6 tocilizumab[8].
Note
- ↑ Jensen TI, Axelgaard E, Bak RO, Therapeutic gene editing in haematological disorders with CRISPR/Cas9, in Br J Haematol, vol. 185, n. 5, giugno 2019, pp. 821–835, DOI:10.1111/bjh.15851, PMID 30864164.
- ↑ Lana MG, Strauss BE., Production of Lentivirus for the Establishment of CAR-T Cells., in Methods Mol Biol., n. 2086, 2020, pp. 61-67.
- ↑ Maggie Fox, New Gene Therapy for Cancer Offers Hope to Those With No Options Left, in NBC News, 12 luglio 2017.
- ↑ Srivastava S, Riddell SR, Engineering CAR-T cells: Design concepts, in Trends Immunol, vol. 36, n. 8, agosto 2015, pp. 494–502, DOI:10.1016/j.it.2015.06.004, PMC 4746114, PMID 26169254.
- ↑ Sadelain M, Brentjens R, Rivière I, The basic principles of chimeric antigen receptor design, in Cancer Discovery, vol. 3, n. 4, aprile 2013, pp. 388–98, DOI:10.1158/2159-8290.CD-12-0548, PMC 3667586, PMID 23550147.
- ↑ Hartmann J, Schüßler-Lenz M, Bondanza A, Buchholz CJ, Clinical development of CAR T cells-challenges and opportunities in translating innovative treatment concepts., in EMBO Molecular Medicine, vol. 9, n. 9, 2017, pp. 1183–1197, DOI:10.15252/emmm.201607485, PMC 5582407, PMID 28765140.
- ↑ Tang XJ, Sun XY, Huang KM, Zhang L, Yang ZS, Zou DD, Wang B, Warnock GL, Dai LJ, Luo J, Therapeutic potential of CAR-T cell-derived exosomes: a cell-free modality for targeted cancer therapy, in Oncotarget, vol. 6, n. 42, dicembre 2015, pp. 44179–90, DOI:10.18632/oncotarget.6175, PMC 4792550, PMID 26496034.
- ↑ CRS in CAR T, su pubmed.ncbi.nlm.nih.gov.