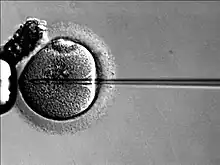
L'iniezione intracitoplasmatica dello spermatozoo (in lingua inglese intracytoplasmatic sperm injection, ICSI) è una tecnica di procreazione medicalmente assistita che consiste nella microiniezione di un singolo spermatozoo, o di un suo precursore, direttamente nel citoplasma ovocitario.
Procedura
Per procedere con la tecnica ICSI è necessario eseguire la stimolazione ovarica controllata sulla paziente in modo da ottenere ovociti maturi al momento del pick-up ovocitario.
Lo sperma viene ottenuto e capacitato in modo tale da avere una frazione contenente spermatozoi ottimali (buona morfologia, buona motilità, alta vitalità).
Ottenuti i gameti, l'embriologo utilizza una piastra di coltura, un microscopio e dei micromanipolatori per selezionare ed immobilizzare lo spermatozoo e successivamente effettuare l'iniezione intracitoplasmatica attraverso una canula.
Il giorno successivo viene valutata se sia avvenuta correttamente la fecondazione degli ovuli microiniettati, i quali verranno tenuti in coltura per 5-6 giorni (fino allo stadio di blastocisti). Le incubatrici mantengono le condizioni ottimali di temperatura, luce e umidità per la crescita embrionale. Gli embrioni sono nuovamente selezionati per il trasferimento in utero.[1]
Differenze con altre procedure

Simile per procedimento alla FIVET (fecondazione in vitro e trasferimento embrionario), ma con la sostanziale differenza che nel caso dell'ICSI si superano gli ostacoli della fecondazione dell'ovocita. Infatti, mentre nella FIVET l'ovocita viene messo a contatto con gli spermatozoi, di cui uno penetra spontaneamente in vitro nell'ovocita, nella ICSI lo spermatozoo è micro-iniettato, sotto guida microscopica, all'interno dell'ovocita, mediante un macchinario chiamato micromanipolatore.
Con l'inseminazione subzonale (SUZI) messa a punto nel 1989 da Simon Fishel, Severino Antinori e Franco Lisi, si feconda circa il 17% contro il 53% circa dell'iniezione intracitoplasmatica dello spermatozoo.[2] La SUZI può essere considerata la progenitrice della ICSI, e la prima volta in cui si inseriva uno spermatozoo all'interno di un ovocita[3]
Storia
Venne ideata e introdotta dal dottor Gianpiero Palermo nel 1991.[4][5] All'epoca vi erano altre tecniche simili ma, osservando i buoni successi di fertilizzazione riscontrata nell'ICSI, le altre furono abbandonate.[6][7][8] Trovò quindi largo utilizzo nella pratica clinica.
Diffusione
Si ritiene che nel 2003 siano nati circa il 3% dei bambini della Scandinavia e l'1,7% dei bambini francesi con tale tecnica.[9]
Indicazioni
Tale procedura è indicata nei casi:
- Grave oligoastenoteratospermia
- FIVET provata con esiti negativi per quanto riguarda la fertilizzazione
- Sterilità immunologica
- Utilizzo di spermatozoi scongelati;
- Azoospermia ostruttiva e secretiva (spermatozoi testicolari o epididimari);
- Uomini che si sono sottoposti a vasectomia
- Malattie infettive
Vantaggi
Grazie a tale tecnica anche gravi condizioni di infertilità risultano essere trattabili, anche quei casi in cui il numero e la mobilità degli spermatozoi risultano a livelli minimali.[10]
Rischi
Molti studi si sono fatti per comprendere l'incidenza di malformazioni al momento della nascita, esse comprendono difetti cardiovascolari, urogenitali (come ipogonadismo)[11], muscoloscheletrici, ma vi sono opinioni contrastanti.[12] Esse sono state attribuite al fatto che la procedura utilizza spermatozoi che possono avere danni ai cromosomi nel 10-15% dei casi.[13]
Legislazione italiana
La ICSI è una tecnica di Secondo livello, ai sensi della legge 40/2004, che ne regola con le sue linee guida, l'applicazione presso Centri autorizzati e iscritti nel Registro Nazionale Procreazione Medicalmente Assistita presso l'Istituto Superiore di Sanità.
Note
- ↑ Dr. Miguel Dolz Arroy y Dra. Susana Cortés Gallego., Iniezione Intracitoplasmatica degli Spermatozoi (ICSI), 2020.
- ↑ Giuseppe Pescetto, Luigi De Cecco, Domenico Pecorari e Nicola Ragni, Ginecologia e ostetricia, Roma, Società editrice universo, 2004, p. 393, ISBN 88-87753-49-0.
- ↑ Fishel S, Antinori S, Jackson P, Johnson J, Lisi F, Chiariello F, Versaci C., Twin birth after subzonal insemination, in lancet, 1990 Mar 24, 335(8691):722-3..
- ↑ (EN) Kamini Rao, Principles & Practice of Assisted Reproductive Technology (3 Vols), JP Medical Ltd, 30 settembre 2013, ISBN 978-93-5090-736-8. URL consultato il 20 maggio 2023.
- ↑ (EN) Sonia Malik e Ashok Agarwal, A Workbook on Human Spermatozoa and Assisted Conception, Jaypee Brothers Medical Publishers Pvt. Ltd., 15 dicembre 2012, ISBN 978-93-5090-001-7. URL consultato il 20 maggio 2023.
- ↑ Cox GF, Bürger J, Lip V, Mau UA, Sperling K, Wu BL, Horsthemke B., Intracytoplasmic sperm injection may increase the risk of imprinting defects, in Am J Hum Genet., vol. 71, luglio 2002, pp. 162-164.
- ↑ R Falzoni, Cantarelli-Cefalù.Cittadini-La Sala, Biologia dell riproduzione umana. Vedi capitolo: Micromanipolazione, Palermo, Cofese, 1995.
- ↑ Fishel S1, Timson J, Lisi F, Jacobson M, Rinaldi L, Gobetz L., Micro-assisted fertilization in patients who have failed subzonal insemination., in Human Reproduction, 1994 mar, 9(3):501-5..
- ↑ Joseph P Alukal and Dolores J. Lamb, Intracytoplasmic Sperm Injection (ICSI) – What are the risks?, in Urol Clin North Am, vol. 35, 2008, pp. 277–288.
- ↑ Vedi il lavoro di Aragona C. et al in G Benagiano, Negri M., Endocrinologia della riproduzione umana, Torino, UTET, 1994.
- ↑ Mau Kai C, Main KM, Andersen AN, Loft A, Skakkebaek NE, Juul A. Reduced serum testosterone levels in infant boys conceived by intracytoplasmic sperm injection. J Clin Endocrinol Metab. 2007 luglio;92(7):2598–2603
- ↑ Per i difetti riscontrati si veda: Hansen M, Kurinczuk JJ, Bower C, Webb S (2002) The risk of major birth defects after intracytoplasmic sperm injection and in vitro fertilization. N Engl J Med 346:725–730
- ↑ Iniezione intra-citoplasmatica dello spermatozoo (ICSI).
Bibliografia
- Giuseppe Pescetto, Luigi De Cecco, Domenico Pecorari, Nicola Ragni, Ginecologia e ostetricia seconda ristampa, Roma, Società editrice universo, 2004, ISBN 88-87753-49-0.
- Livio Zanolo, Barcellona Eliana, Zacchè Gabrio, Ginecologia e ostetricia con tavole di F.H. Netter, Milano, Elsevier Masson srl, 2007, ISBN 978-88-214-2730-5.
Altri progetti
 Wikimedia Commons contiene immagini o altri file su iniezione intracitoplasmatica dello spermatozoo
Wikimedia Commons contiene immagini o altri file su iniezione intracitoplasmatica dello spermatozoo
Collegamenti esterni
- (EN) Iniezione intracitoplasmatica dello spermatozoo, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.