| Leucodermia | |
|---|---|
 | |
| Specialità | dermatologia |
| Classificazione e risorse esterne (EN) | |
| ICD-10 | L81.5 |
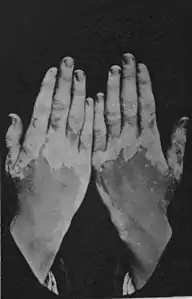
La leucodermia (dal greco λευκός, leukós, «bianco» e δέρμα, dèrma, «pelle») o leucoderma o ipopigmentazione è una condizione cutanea caratterizzata da una riduzione permanente o cronica della normale pigmentazione cutanea dovuta prevalentemente alla melanina.[1][2][3]. La riduzione della melanina è chiamata anche ipomelanosi. L'ipomelanosi dovuta alla riduzione o assenza di melanina, dovuta sia a carenze nella produzione sia a difetti nel trasferimento dei melanosomi dai melanociti ai tessuti circostanti, è chiamata melanopenica. L'ipomelanosi dovuta alla riduzione o assenza dei melanociti è chiamata melanocitopenica.[4][5] Può verificarsi associata ad un ampio spettro di malattie, disturbi o condizioni cutanee; anche di alcune che non influiscono direttamente sulla melanogenesi o sulla melanina come il nevus anemico.[6][7]

Vissuta come un problema prevalentemente estetico, la leucodermia può avere conseguenze psicologiche e relazionali rilevanti, soprattutto se si verifica sulle parti esposte del corpo come il viso, il collo o degli arti. Ciò è particolarmente vero per la vitiligine, che alcuni autori in lingua inglese chiamano anche leucoderma; ma anche per la depigmentazione seguita alle ustioni, la leucodermia associata al lupus eritematoso discoide e le lesioni congenite come nevi e piebaldismo.[8] La leucodermia non è contagiosa.
Classificazione
La leucodermia può essere classificata come genetica (congenita e non), acquisita o indotta in funzione delle sue cause. Una ampia gamma di leucodermie indotte dall'esposizione topica o sistemica a specifiche sostanze chimiche sul posto di lavoro è definita leucodermia occupazionale.[9][10] La leucodermia può essere anche classificata come melanopenica, melacitopenica e amelanotica in funzione della difetto nella melanina o nei melanociti o in nessuno dei due.
| Classificazione delle leucodermie[10] | |||
|---|---|---|---|
| fattori causali prevalenti | leucodermia melanocitopenica | leucodermia melanopenica | leucodermia amelanotica |
| chimici | depigmentanti melanocitotossici fenolici o catecolici, metalli pesanti (mercurio, piombo), alcuni acidi dioici | Depigmentanti inibitori della tirosinasi, retinoidi e glucocorticoidi | |
| fisici | ustioni, traumi, cicatrici, smagliature, laser | ||
| endocrini | malattia di Addison, ipotiroidismo | ||
| genetici | vitiligine, piebaldismo, sindrome di Alezzandrini, sindrome di Vogt-Koyanagi-Harada, sindrome di Waardenburg, sindrome di Tietz, ipomelanosi di Ito, sindrome di Hermansky–Pudlak | albinismo oculocutaneo tipo I e III, sindrome di Chédiak-Higashi, sindrome di Cross–McKusick–Breen | nevo anemico |
| infiammatori | micosi, pitiriasi lichenoide cronica | lebbra, sifilide, sarcoidosi, pitiriasi versicolor | anello di Woronoff |
| neoplastici | nevo di Sutton, leucoderma acquisito centrifugo | melanoma (halo) | |
| nutrizionali | carenza di vitamina B12 | ||
| misti | scleroderma | acne, pitiriasi alba, ipomelanosi guttata idiopatica, leucoderma di Vagabond | anemia, edema |
Trattamento
I possibili trattamenti dipendono dalle cause. La leucodermia più comune, dovuta alla vitiligine, viene tipicamente trattata con corticosteroidi o fototerapia o trattamenti combinati, ma nei casi più gravi si può ricorrere al trapianto autologo di tessuti cutanei o di colture di melanociti sani.
Società e cultura
La modifica dell'apparenza causata dalla leucodermia può influenzare il benessere emotivo e psicologico di una persona e può creare difficoltà nel ottenere o mantenere relazioni sociali. Le persone con questo disturbo possono sperimentare stress emotivo, soprattutto se si sviluppa la leucodermia nelle aree visibili del corpo, come il viso, le mani, le braccia, i piedi oppure nei genitali.
Note
- ↑ CollinsDictionary.com Dizionario Collins Inglese - 11ª Edizione. 2012
- ↑ Treccani: Leucodermia
- ↑ WHO CLASSIFICATION INTERNATIONALE DES MALADIES
- ↑ Thierry Passeron,Jean-Paul Ortonne, Atlas of Pigmentary Disorders, Springer, 6 aprile 2016, p. 4.
- ↑ Robert Baran,Howard I. Maibach, Textbook of Cosmetic Dermatology, Fifth Edition, CRC Press, 24 febbraio 2017, p. 303.
- ↑ William D.James , Timothy G. Berger, Andrews: Skin deseases, Saunders Elsevier, 2006, p. 864, ISBN 0-7216-2921-0.
- ↑ Jimbow M., Jimbow K. Pigmentary disorders in oriental skin. Clin Dermatol. 1989 Apr-Jun;7(2):11-27.
- ↑ Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology, 7e ,capitolo 13, Pigmentary disorder, McGraw-Hill Companies, 2013.
- ↑ Ghosh, S. Mukhopadhyay, S. Chemical leucoderma: a clinico-aetiological study of 864 cases in the perspective of a developing country. British Journal of Dermatology, (2009), 160: pp=40–47. doi:10.1111/j.1365-2133.2008.08815.x
- 1 2 Hilde Lapeere, Barbara Boone, Sofie De Schepper, Evelien Verhaeghe, Mireille Van Geel, Katia Ongenae, Nanja Van Geel, Jo Lambert, Lieve Brochez, Fitzpatrick's Dermatology in General Medicine, VIII edizione, McGraw-Hill, 2012, pp. 946-947, ISBN 978-0-07-171755-7.