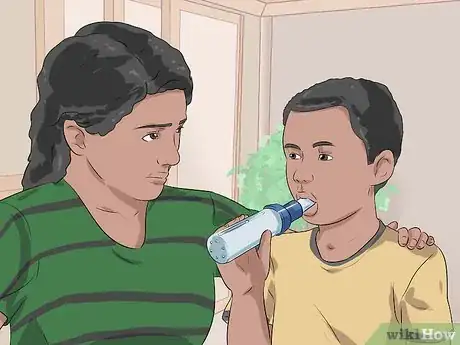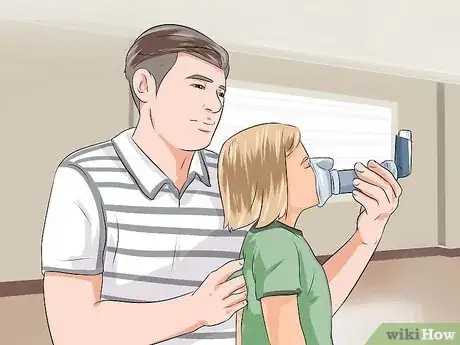Questo articolo è stato co-redatto da Alan O. Khadavi, MD, FACAAI. Il Dottor Alan O. Khadavi è un allergologo iscritto all’albo specializzato in allergie pediatriche che vive a Los Angeles. Si è laureato in biochimica presso la State University of New York (SUNY) a Stony Brook e in medicina allo State University of New York Health Science Center di Brooklyn. Ha portato a termine il suo internato nel reparto di pediatria dello Schneider Children's Hospital di New York, per poi completare una fellowship in allergia e immunologia e un internato nel reparto di pediatria del Long Island College Hospital. È iscritto all’albo dei medici specializzati in allergologia e immunologia per pazienti adulti e in età pediatrica. È un Diplomate dell’American College of Allergy and Immunology, un Fellow dell'American College of Allergy, Asthma & Immunology (ACAAI) e un membro dell'American Academy of Allergy, Asthma & Immunology (AAAAI). Fra i suoi riconoscimenti si includono la lista dei migliori medici 2013-2020 pubblicata dal sito Castle Connolly e il premio "Most Compassionate Doctor", vinto nel 2013 e nel 2014 grazie ai voti dei pazienti.
Ci sono 16 riferimenti citati in questo articolo, che puoi trovare in fondo alla pagina.
Questo articolo è stato visualizzato 6 243 volte
L'asma è la malattia cronica più comune tra i bambini di età scolare. Ne colpisce circa 7 milioni nei soli Stati Uniti.[1] È caratterizzata da uno stato flogistico che provoca il restringimento delle vie aeree, ostacolando la respirazione. Chi ne è affetto soffre di "attacchi" periodici seguiti da un peggioramento dei sintomi. Se non viene trattata rapidamente, una crisi asmatica può progredire e portare a gravi lesioni o addirittura alla morte. Quindi, è fondamentale riconoscerla nei soggetti infantili nella maniera più rapida e accurata possibile.
Passaggi
Ascoltare il Bambino
-
1Presta attenzione a qualsiasi accenno relativo a problemi di respirazione. Un bambino un po' più grande o uno che ha già sofferto di attacchi d'asma è in grado di percepire sul nascere una crisi. Se ti dice senza mezzi termini che "non riesce a respirare" o che sta avendo problemi di respirazione, non ignorarlo! Durante le fasi più lievi, potrebbe sibilare, mentre in quelle più gravi non è detto che questo sintomo sia presente.
-
2Considera seriamente le lamentele relative al dolore toracico. Durante un attacco d'asma può anche avvertire dolore al petto o una sensazione di tensione in questa area. Il dolore toracico è comune durante le crisi asmatiche perché l'aria resta intrappolata nelle vie aeree occluse e la pressione al torace può aumentare. In questi casi, potresti anche notare una diminuzione dei rumori respiratori a causa del restringimento delle vie aeree.
-
3Tieni conto dei limiti del bambino. Se è molto piccolo o non ha mai sofferto di asma, non è detto che sia in grado di spiegare una difficoltà respiratoria o il dolore toracico. Piuttosto, potrebbe farsi prendere dal panico e descrivere vagamente i sintomi: "Mi sento strano" o "Non sto bene". Osserva i bambini asmatici per capire quali sono i segni evidenti di una crisi, come l'affanno o il respiro sibilante. Non dare per scontato che non si tratti di un attacco d'asma solo perché non ti comunica problemi di respirazione o dolore al torace.
-
4Misura la frequenza respiratoria. I neonati e i bambini molto piccoli (ovvero fino ai 6 anni di età) hanno un metabolismo più veloce che, a sua volta, aumenta la frequenza respiratoria. Poiché a questa età non riescono a descrivere correttamente i sintomi, osserva il modo in cui respirano. Qualsiasi sospetto di un'alterazione è sufficiente a giustificare la ricerca di altri sintomi. Il numero dei respiri al minuto può variare notevolmente nei pazienti più piccoli, ma in genere i valori sono:[2]
- Neonato (da 0 a 1 anno) 30-60 respiri al minuto;
- Bambini piccoli (da 1 a 3 anni) 24-40 respiri al minuto;
- Bambini in età prescolare (da 3 a 6 anni) 22-34 respiri al minuto.
-
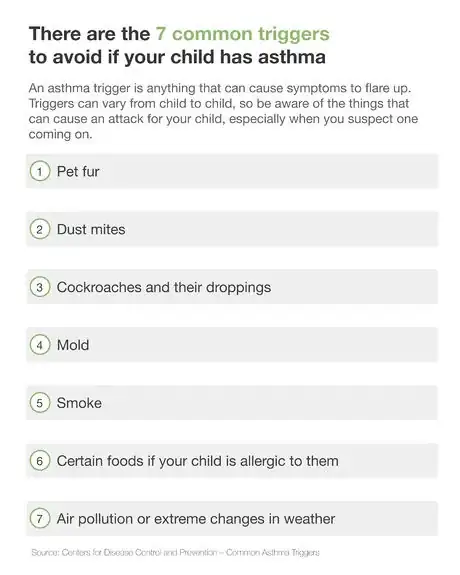
5Tieni conto dei fattori ambientali. La maggior parte dei bambini asmatici manifesta i primi segni di questa condizione entro i 5 anni di età, quando cominciano a reagire male ai fattori scatenanti.[3] Questi ultimi possono persino causare un inasprimento dei sintomi.[4] Variano da un soggetto all'altro, quindi considera qualunque cosa sia in grado di innescare un attacco, soprattutto quando sospetti stia arrivando. È possibile eliminare alcuni fattori scatenanti (come gli acari della polvere e il pelo degli animali), ma altri (come l'inquinamento atmosferico) vanno tenuti sotto controllo nel modo migliore possibile. Quelli più comuni includono:[5]
- Pelo di animali: per eliminarlo, puoi passare l'aspirapolvere o un panno umido.
- Acari della polvere: per proteggere tuo figlio, utilizza materassini e federe, lava spesso le lenzuola, non mettere peluche nella sua camera ed evita cuscini e coperte imbottite di piume.
- Scarafaggi: insieme con i loro escrementi costituiscono un fattore scatenante. Per tenerli lontani dalla tua abitazione, non lasciare in giro cibo e acqua. Spazza immediatamente il pavimento per togliere tutte le briciole e i residui caduti e pulisci regolarmente la casa. Rivolgiti a un disinfestatore per avere consigli sui parassiti.
- Muffa: è causata dall'umidità, quindi usa un igrometro per sapere quanto è umido l'ambiente domestico. Utilizza un deumidificatore per prevenirla ed evitare che si formi la muffa.
- Fumo: di qualsiasi tipo – da quello prodotto dalla combustione del tabacco al fumo della legna – può scatenare un attacco d'asma. Anche se fumi fuori al balcone, potrebbe rimanere su vestiti e tra i capelli mettendo a rischio tuo figlio.
- Alcuni alimenti: uova, latte, arachidi, prodotti a base di soia, grano, pesce, frutti di mare, insalate e frutta fresca possono scatenare crisi asmatiche nei bambini allergici.[6]
- Inquinamento atmosferico o variazioni brusche del tempo.
-
6Controlla il suo comportamento. È possibile che non basti eliminare tutti i fattori scatenanti. Se un bambino è molto emotivo (magari è triste, felice o si spaventa facilmente), è esposto a un rischio maggiore di attacchi d'asma. Allo stesso modo, un sforzo fisico eccessivo potrebbe lasciarlo senza fiato e indurlo a respirare in maniera più profonda scatenando una crisi.
-
7Cura le infezioni a carico delle vie aeree. in maniera appropriata. Qualsiasi infezione virale o batterica che interessa il tratto respiratorio superiore o inferiore può scatenare un attacco di asma. Porta tuo figlio dal pediatra se mostra segni di un'infezione alle vie aeree. Potrebbe avere bisogno di farmaci per gestire i sintomi o eradicarla rapidamente.
- Tieni presente che gli antibiotici trattano solo le infezioni batteriche. Quelle di natura virale vanno trattate monitorando la loro evoluzione anziché adottare un approccio drastico teso a debellarle.
Pubblicità
Valutare la Respirazione del Bambino
-
1Nota se respira velocemente. Negli adulti la normale frequenza respiratoria non è superiore ai 20 respiri al minuto. Nei bambini, invece, può essere più veloce persino a riposo, a seconda dell'età. È preferibile vedere se ci sono segni di una respirazione anomala.[7]
- I bambini tra i 6 e i 12 anni dovrebbero fare circa 18-30 respiri al minuto.
- I bambini e i ragazzi tra i 12 e i 18 anni dovrebbero fare circa 12-20 respiri al minuto.
-
2Nota se si sta sforzando di respirare. Un bambino che respira normalmente usa principalmente il diaframma. Tuttavia, se ha un attacco d'asma, potrebbe cominciare a mettere in funzione altri muscoli nel tentativo di introdurre più aria. Cerca i segni che indicano un affaticamento dei muscoli del collo, del torace e dello stomaco.
- Un bambino che ha difficoltà a respirare si piega in avanti, poggiando le braccia sulle ginocchia o sul tavolo.[8] Se noti che tuo figlio assume questa posizione, potrebbe avere un attacco d'asma.
-
3Ascolta se ha il respiro sibilante. I bambini che soffrono di asma spesso emettono un fischio sottile e vibrante quando respirano. Capita solitamente mentre espirano, perché l'aria è costretta a uscire attraverso le vie aeree soggette a restringimento.[9]
- Potresti sentire il respiro sibilante sia nella fase inspiratoria sia in quella espiratoria. Tuttavia, tieni presente che durante le crisi asmatiche più lievi o nei primi attacchi più gravi riesci a notarlo solo quando il bambino espira.
-
4Presta attenzione alle tosse. L'asma è la causa più comune di tosse persistente nei bambini. La tosse aumenta la pressione nelle vie aeree occluse costringendole ad aprirsi e migliorando temporaneamente il passaggio dell'aria. Quindi, sebbene aiuti il bambino a respirare, è sintomo di un problema più grave perché si manifesta quando il corpo cerca di espellere le sostanze responsabili dell'attacco.[10]
- La tosse può anche indicare un'infezione respiratoria, da cui dipende l'asma.
- La tosse notturna è un sintomo comune delle forme lievi e moderate di asma persistente nei bambini. Tuttavia, se il soggetto tossisce ripetutamente per un lungo periodo, potrebbe trattarsi di un attacco.
-
5Cerca i segni di retrazione. Le retrazioni sono contrazioni visibili che avvengono lungo gli spazi intercostali o nella zona delle clavicole durante la respirazione. Si manifestano quando i muscoli fanno fatica a immettere aria, la quale non riesce a diffondersi abbastanza velocemente da allargare il torace a causa dell’ostruzione delle vie aeree.
- Se le retrazioni intercostali sembrano leggere, porta il bambino dal medico appena puoi. Se sono moderati o gravi, chiama il pronto soccorso.[11]
-
6Controlla se allarga le narici. Quando un bambino ha difficoltà a respirare, tende ad allargare le narici. È un segno molto utile per individuare un attacco d'asma nei neonati e nei bambini molto piccoli che difficilmente sono in grado di comunicare i loro sintomi o piegarsi in avanti come fanno i bambini più grandi.
-
7Fai attenzione al "torace silente". Se ti sembra in difficoltà, ma non riesci a sentire il respiro sibilante, potrebbe soffrire del cosiddetto "torace silente". Si verifica nei casi più gravi, quando le vie aeree si ostruiscono così tanto che il passaggio dell'aria non basta neanche a produrre un sibilo. In caso di "torace silente", bisogna rivolgersi al medico urgentemente.[12] Il bambino potrebbe essere talmente stanco per lo sforzo impiegato per respirare da non riuscire a espellere l'anidride carbonica o assorbire abbastanza ossigeno.
- Se non è in grado di pronunciare completamente una frase, vuol dire che non riceve una quantità sufficiente di ossigeno e, quindi, ha bisogno di cure mediche.
-
8Usa un misuratore di picco di flusso espiratorio per determinare la gravità della crisi asmatica. Si tratta di un semplice dispositivo utilizzato per misurare il "picco di flusso espiratorio" (PEF o PEFR). Adoperalo tutti i giorni per capire il PEFR normale di tuo figlio. Se i valori sono anomali, ti serviranno come primo segnale di allarme per prevedere un attacco. Quelli normali variano in base all'età e all'altezza del bambino. Chiedi al medico maggiori informazioni sulle tre zone di misurazione e come devi comportarti in caso la lettura del picco di flusso dovesse rientrare nella zona rossa o gialla. In linea di massima:[13]
- Le letture comprese tra l'80 e il 100% dell'usuale picco di flusso rientrano nella "zona verde" (rischio di attacco molto basso).
- Le letture comprese tra il 50 e l'80% dell'usuale picco di flusso rientrano nella "zona gialla" (rischio moderato; continua a misurare e somministrare qualsiasi cura il medico abbia prescritto in relazione a questa zona).
- Le letture inferiori al 50% dell'usuale picco di flusso indicano un rischio di attacco molto alto. Somministra al bambino un farmaco a rilascio immediato e portalo dal medico.
Pubblicità
Valutare l'Aspetto del Bambino
-
1Valuta l'aspetto generale. Spesso i bambini che soffrono di asma fanno così fatica a respirare che non puoi non accorgertene. Se hai la sensazione che tuo figlio abbia enormi difficoltà a respirare o che ci sia "qualcosa che non va", fidati del tuo istinto. Dagli il suo inalatore o somministragli il farmaco a rilascio immediato prescritto dal medico e, se puoi, fallo visitare.
-
2Controlla se ha la pelle pallida e umida. Quando un bambino ha una crisi asmatica, si affatica a respirare. Di conseguenza, la pelle potrebbe apparire umida o sudata. Tuttavia, invece di arrossarsi come succede quando si fa ginnastica, durante un attacco di asma assume un colorito pallido. Il sangue diventa rosso solo in presenza di ossigeno, quindi se l'organismo ne è carente, non vedrai le vampate rosse tipiche di un corretto funzionamento della circolazione sanguigna.[14]
-
3Nota se la pelle diventa cianotica. Se noti sfumature bluastre sul corpo o su labbra e unghie, vuol dire che l'attacco di asma è molto grave: il bambino ha una forte carenza di ossigeno e necessita di assistenza medica immediata.[15]Pubblicità
Aiutare il Bambino
-
1Somministragli i farmaci per l'asma. Se ha già sofferto di crisi asmatiche, probabilmente il medico gli avrà prescritto un farmaco per via inalatoria. Somministraglielo immediatamente in caso di attacco. Anche se non è difficile usare un inalatore, c'è sempre il rischio di adoperarlo impropriamente e diminuirne l'efficacia. Per un corretto utilizzo:
- Togli il cappuccio e agitalo energicamente.
- Preparalo se necessario. Se è nuovo o non è stato usato per molto tempo, vaporizza un po' di medicinale nell'aria prima di usarlo.
- Fai espirare completamente il bambino, poi invitalo a inspirare mentre eroghi il farmaco.
- Digli di continuare a inspirare nella maniera più lenta e profonda possibile per 10 secondi.
- In caso di inalatore per uso pediatrico, adopera sempre un distanziatore per favorire l'introduzione del farmaco nei polmoni anziché nella parte posteriore della gola. Chiedi al medico come si usa correttamente.
-
2Leggi le istruzioni prima di somministrare una seconda dose. Ti indicheranno se devi attendere prima di erogare un'altra dose. Se utilizzi un β2-agonista, come il salbutamolo, aspetta un intero minuto prima di somministrarlo nuovamente. Se l'inalatore non contiene un β2-agonista, il tempo di attesa potrebbe essere inferiore.
-
3Vedi se il farmaco è efficace. Dovresti notare i risultati nel giro di pochi minuti dall'erogazione. In caso contrario, puoi decidere se somministrarlo di nuovo. Segui le indicazioni relative alla posologia che trovi nella confezione oppure segui il consiglio del medico (ad esempio, eroga immediatamente un'altra dose). Se i sintomi non migliorano, cerca assistenza medica.
-
4Chiama il pediatra se noti sintomi lievi, ma persistenti. Possono includere tosse, respiro sibilante o lieve aumento dello sforzo nella respirazione.[16] Contatta il pediatra se l'attacco è lieve, ma i sintomi non migliorano nonostante l'assunzione del farmaco. Potrebbe consigliarti di portare il bambino nel suo studio o fornirti istruzioni più specifiche.
-
5Vai al pronto soccorso se i sintomi gravi non scompaiono. Il "torace silente" e la cianosi alle labbra e alle unghie indicano che il bambino è in carenza di ossigeno. In questi casi, sono necessarie cure immediate per scongiurare il rischio di danni cerebrali o persino la morte.[17]
- Se hai a disposizione il farmaco per l'asma, puoi somministrarglielo lungo la strada per il pronto soccorso. Tuttavia, non attardarti a portare il bambino in ospedale.
- Se indugi a cercare un trattamento di urgenza durante una grave crisi asmatica, possono insorgere danni permanenti al cervello e persino la morte.
- Chiama subito il 118 se tuo figlio diventa cianotico nonostante l'assunzione del broncodilatatore o se la cianosi si diffonde oltre le labbra e le unghie.
- Chiama immediatamente il 118 se perde conoscenza o ha difficoltà a svegliarsi.
-
6Chiama il 118 se l'attacco d'asma è scatenato da una reazione allergica. Se la crisi è stata provocata da un'allergia alimentare, una puntura di insetto o un farmaco, chiama il 118. Queste reazioni possono progredire rapidamente e favorire il restringimento delle vie aeree.
-
7Sappi che cosa ti attende al pronto soccorso. Il medico rileverà i segni e i sintomi dell'asma. Una volta che il bambino sarà arrivato al pronto soccorso, gli verrà fornito ossigeno in base alle necessità e somministrato altro farmaco. Se l'attacco d'asma è grave, il personale medico potrebbe dargli un corticosteroide per via endovenosa. In genere, i pazienti migliorano una volta ricoverati, quindi sarai in grado di riportare presto tuo figlio a casa. Tuttavia, se non migliora nel giro di qualche ora, potrebbero tenerlo in ospedale per tutta la notte.
- Il medico potrebbe richiedere una radiografia del torace, un'ossimetria o le analisi del sangue.
Pubblicità
Consigli
- Tieni conto delle circostanze che possono scatenare o peggiorare gli attacchi d'asma, come l'esposizione agli allergeni, un'attività fisica prolungata, il fumo passivo, le infezioni respiratorie e le emozioni forti.
Avvertenze
- Le crisi asmatiche possono essere pericolose e potenzialmente letali. Cerca sempre assistenza immediata se il bambino presenta sintomi gravi, tra cui difficoltà respiratorie, aspetto cianotico, aumento della frequenza cardiaca, sudorazione abbondante, ansia o confusione improvvisa in forma grave.
Riferimenti
- ↑ Summary Health Statistics for U.S. Children: National Health Interview Survey, 2012, table 1
- ↑ http://www.webmd.com/children/normal-breathing-rates-for-children
- ↑ http://www.webmd.com/asthma/guide/children-asthma
- ↑ http://www.lung.org/lung-disease/asthma/taking-control-of-asthma/reduce-asthma-triggers.html
- ↑ http://www.cdc.gov/asthma/triggers.html
- ↑ http://www.webmd.com/asthma/guide/food-allergies-and-asthma
- ↑ https://www.health.ny.gov/professionals/ems/pdf/assmttools.pdf
- ↑ http://www.ssmedcenter.com/health_resources/asthma_warning.cfm
- ↑ http://www.uptodate.com/contents/asthma-symptoms-and-diagnosis-in-children-beyond-the-basics
- ↑ http://www.healthline.com/health/asthma-asthma-cough
- ↑ http://www.nlm.nih.gov/medlineplus/ency/article/003322.htm
- ↑ http://emedicine.medscape.com/article/2129484-clinical
- ↑ http://www.nhlbi.nih.gov/files/docs/public/lung/asthma_tipsheets.pdf
- ↑ Skin discoloration - bluish: MedlinePlus Medical Encyclopedia. (n.d.). Retrieved April 20, 2015, from http://www.nlm.nih.gov/medlineplus/ency/article/003215.htm
- ↑ Skin discoloration - bluish: MedlinePlus Medical Encyclopedia. (n.d.). Retrieved April 20, 2015, from http://www.nlm.nih.gov/medlineplus/ency/article/003215.htm
- ↑ Stead, L., & Kaufman, M. (2011). Respiratory Disease. In First aid for the pediatrics clerkship(3rd ed., p. 174). New York: McGraw-Hill Medical.
- ↑ http://www.uichildrens.org/childrens-content.aspx?id=228741#damage